A “sexta onda”, cos seus grandes números de contaxios e os seus –non tan grandes– números de casos graves, trouxo unha notable división na súa interpretación e nas estratexias para abordala. E tamén nas estratexias para abordar o futuro máis próximo. Caricaturizando un pouco os enfoques, teriamos unha pugna entre gripalizadores, máis ou menos entusiastas, e covidizadores, máis ou menos irritados.
Uns, argumentando a “levidade” actual da maior parte dos casos, apostan polo inmediato fin da pandemia (non xa da sexta onda, senón a pandemia) e a súa endemización. Un SARS-CoV-2, cada vez menos agresivo, iríase transformando (inevitablemente, seguindo unha sorte de teleoloxía evolutiva) nun coronavirus similar aos causantes do arrefriado. Neste escenario, as estratexias propostas pasan polo fin das restricións e a gripalización da abordaxe epidemiolóxica e asistencial da covid.
Outros, argumentando a enorme incidencia de casos e que as pingueiras dese diluvio deixan moita morbilidade, consideran que falar de endemización é frivolizar unha situación aínda moi comprometida (incluíndo hospitalizacións, falecementos, casos de covid persistente, etc.) e evocan o risco de repuntes e novas variantes. Apostan pola “prudencia” e o mantemento de medidas restritivas. E fano con certo encrespamento, porque consideran que a gripalización costa (e custará) moitas vidas.
O debate incluíu a extrapolación da evolución da onda desde países en situacións extremadamente diferentes (Sudáfrica), a confusión entre a (razoable) gripalización da vixilancia epidemiolóxica da covid coa (máis discutible) gripalización da súa abordaxe práctica, bastante teleoloxía evolutiva e outros moitos compoñentes.
Medidas con polémica
A polémica trasladouse aos aspectos máis prácticos da abordaxe da pandemia. Á case ausencia de medidas efectivas de redución de interaccións sociais (máis aló do illamento dos positivos, especialmente os sintomáticos), o restablecemento de medidas de efectividade retórica (máscaras ao aire libre, certificado de vacinación) ou as estratexias que alimentan expectativas inadecuadas (test de antíxenos para incentivar as interaccións entre persoas, certificado covid para manter actividades –mesmo grandes eventos– en espazos pechados).
Tamén hai debate sobre as medidas para conter a disrupción social e sanitaria producida pola transmisión masiva. É dicir, sobre a aceleración de terceiras doses, redución de probas, abandono de trazados e corentenas e acurtamento de illamentos. Para uns son excesivas. Para outros, insuficientes.
O debate, avivado nos medios de comunicación e redes sociais, ten certa voltaxe. Con partidarios e contrarios apaixonados, xerando confusión, incerteza (consustancial ao momento) e desconcerto na poboación.
O exceso de ruído contrasta coa ausencia de voces autorizadas –das administracións sanitarias, sobre todo– explicando a situación, as súas previsións e a racionalidade das medidas que van adoptando (ou desadoptando).
Non é un tema menor porque algunhas desas medidas son, como pouco, controvertidas. Decisións hai que tomar, pero tamén deben explicarse. E o argumento de que se adoptaron por “unanimidade das comunidades autónomas” non revela a racionalidade científica, técnica ou social que conduciu a esa “unanimidade”.
Que implica gripalizar?
Aínda que ninguén explica moi ben que é gripalizar, a diferenza esencial entre a abordaxe da covid e o doutras infeccións respiratorias de vías altas é o emprego do diagnóstico etiolóxico para illar. É dicir, a identificación de casos mediante probas específicas para o seu illamento durante o período contaxioso e a corentena dos casos sospeitosos (período de incubación).
Covidizar ou gripalizar non depende tanto do tipo de virus que encabeza o neoloxismo como da relación entre transmisión e gravidade. Unha situación de alta transmisión e gravidade obrigaría a covidizar. Se a enfermidade é grave pero a transmisión é moi baixa, poderiamos ebolizar, como se fixo durante os brotes de ébola de 2014. Unha situación de transmisión alta e moi baixa gravidade (ex., o arrefriado común) permite gripalizar. Que implica non illar aos casos, nin aos seus contactos. Non rastrexar, nin testar.
A gripe, aínda que dea nome ao neoloxismo, é de comportamento incerto. Habitualmente abordámola gripalizando. Aínda que non viría mal trasladar ao seu manexo algunhas das cousas que aprendemos coa covid. Pero probablemente non o fariamos nunha tempada pandémica, como a de 1918 ou 1958. De feito, en 2009, preparámonos para covidizar a pandemia de gripe A (H1N1) que, finalmente, foi moito menos grave do previsto pola OMS.
É a covid actualmente unha gripe estacional?
Por volume de contaxios é obvio que non. Estímase que a gripe da tempada 2019-20 causou, en toda a tempada, 619.000 casos (490.000 a tempada anterior). E foron suficientes para saturar os hospitais. Como case todas as tempadas de gripe.
A covid, en só este mes de xaneiro de 2022, causou máis de 3,5 millóns de casos en España. E dificultou notablemente a atención a outros pacientes. A covid non é unha gripe. E se algunha vez unha tempada de gripe chega a dar estas cifras é dubidoso que quixésemos gripalizala.
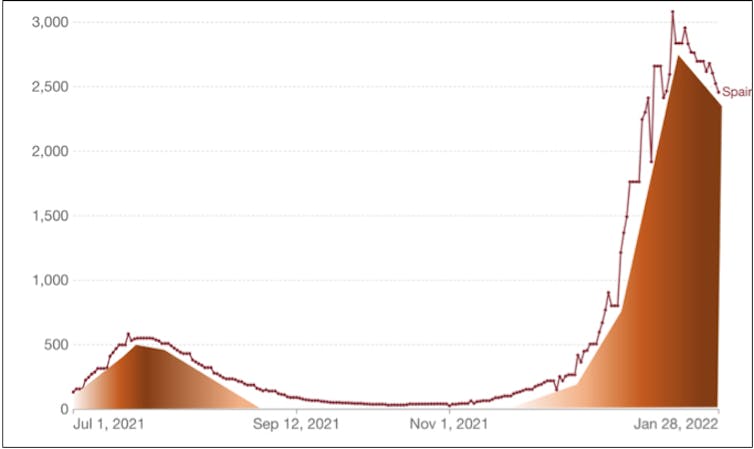
A tempada de gripe 2019-20 causou 27.700 hospitalizacións. Só no mes de xaneiro de 2022, a covid causou 41.600. E en canto a mortalidade, a tempada 2019-20 saldouse con 3.900 mortes atribuídas á gripe. Unha cifra similar ás mortes covid en xaneiro, cando aínda a “onda” de falecementos non parece tocar teito. De feito, é moi probable que a –supostamente leve– sexta onda acabe deixando máis falecidos que a deste verán.
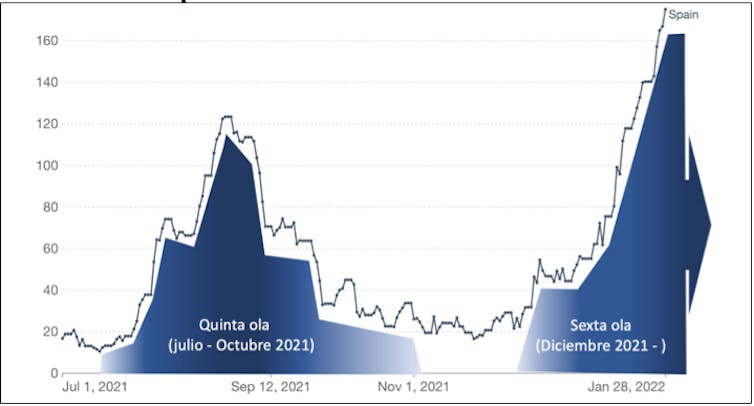
Falecementos diarios confirmados por Covid-19 na quinta e sexta onda en España.
E iso a pesar de vir dun longo período de exceso de mortalidade que debería “cultivado” ( harvesting effect) os falecementos das persoas con maior risco de morte.
É a covid actual a mesma covid que o inverno pasado?
Nin remotamente parecida. A protección fronte á covid grave que ofrecen as vacinas mantense (máis aínda coas terceiras doses) e ómicron, a variante actualmente predominante, parece ser menos grave.
A pesar das moitas infeccións, reinfeccións (en persoas que pasaran a enfermidade) e infeccións de “brecha” (en persoas vacinadas), as hospitalizacións, ingresos en UCI e falecementos crecen lentamente. As curvas de casos e casos graves desacopláronse. É máis, tamén parecen desacoplarse as curvas de hospitalizacións e UCI.
A covid non é unha gripe, pero tampouco é a covid de antes da vacinación masiva.
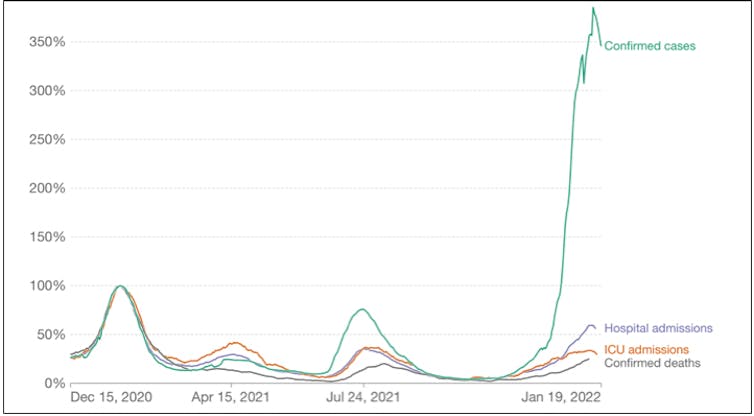
Moitos casos son asintomáticos ou paucisintomáticos. Similares á gripe non complicada. Pero son números grandes. E os números grandes producen unha importante disrupción social (incluíndo transportes, educación, sanidade…) e sanitaria (desbordamento da atención primaria e as urxencias, sumado a un incesante goteo de hospitalizacións que dificulta a atención aos pacientes non-covid).
Esta disrupción social e sanitaria tamén é peculiar. A maioría das baixas laborais non se producen polo mal estado clínico do paciente, senón polo propio protocolo de illamento. A saturación e desborde da atención primaria non se deben tanto á gravidade dos cadros ou a necesidade de seguimento clínico, como á aplicación dunha estratexia de diagnóstico etiolóxico (probas), seguimento e xestión do illamento (incluíndo baixas, certificacións laborais e escolares, e prescricións de paracetamol) que é un tiro máis no pé da atención primaria.
Se a covid non é xa “a covid de 2021” e tampouco é unha gripe, como a abordamos?
O goteo de casos graves dos moitos xa contaxiados seguirá as próximas semanas. E os moitos contaxiados contaxiarán aínda a moita xente. Cada vez menos, pero é difícil predicir canto e como.
Esta onda, a diferenza doutras, non se pechará abruptamente como consecuencia de restricións, senón por esgotamento de susceptibles (e terceiras doses). Tamén esperamos menos casos graves, unha vez os casos producidos polo variante delta vaian sendo substituídos por casos de ómicron e os non-vacinados –que xeraron un enorme volume de casos graves– se contaxien.
A prudencia aconsellaría manter –polo menos un tempo– algunhas medidas efectivas de redución de contactos menos intensas que outras veces: illamento de positivos e sintomáticos, teletraballo, limitación de eventos masivos, máscaras no transporte público e espazos pechados, etc. E un discurso público que reforce a adherencia da poboación a estas medidas (antes que o descoido coas máscaras ao aire libre).
A coherencia aconsellaría abandonar as medidas retóricas, incluíndo aquelas que presionan sobre os non-vacinados. Aínda que é certo que ocuparon hospitais e UCI (consumindo desproporcionadamente un recurso escaso, obrigando a paralizar moita actividade non-covid), desde o punto de vista da transmisión a súa relevancia é cada vez menor. O levantamento de medidas restritivas asociado á vacinación permitiu unha elevada transmisión e os non-vacinados non contaron esta vez con coa “protección” que lles ofrecían as restricións.
E tamén é aconsellable retomar a comunicación social. Dar explicacións honestas de por que se fan ou se deixan de facer as cousas. Informar á poboación do “plan”. Na práctica estamos a pasar ao autodiagnóstico, o autotrazado, o auto-illamento e os autocoidados. Esa transformación da abordaxe da covid require dar á poboación o instrumental necesario para os autocoidados. E iso implica unha comunicación eficaz.
Finalmente, hai que retomar a recuperación do noso sistema sanitario e a súa adaptación á sociedade española do século XXI. Non é só un tema de dixitalización. Nin só de máis recursos. Máis do mesmo non será suficiente para un sistema que, no esencial, mantén aínda os esquemas con que o construíu a Seguridade Social a inicios dos 70 do pasado século.
*Salvador Peiró é investigador na Área de Investigación en Servicios de Salud en Fisabio Salud Pública.
Cláusula de divulgación: Salvador Peiró recibiu financiamento por axudas competitivas públicas nacionais (en xeral, accións de investigación ou innovación —proxectos, redes, RRHH, plataformas— da Acción Estratégica en Salud do Plan Nacional de I+D+i) e por acordos institucionais con firmas farmacéuticas e tecnolóxicas. Os financiadores nunca xogaron ningún papel no deseño dos estudos, a adquisición de datos, a súa análise e interpretación. Tampouco tiveron acceso ás fontes de datos e nunca influíron na decisión de publicación. É tamén patrono da Fundación Instituto de Investigación en Servicios de Salud e membro da Asociación de Economía de la Salud (AES), da Sociedad Española de Epidemiología (SEE), da Sociedad Española de Salud Pública e Administración Sanitaria (SESPAS e da Sociedad Española de Calidad Asistencial (SECA). É tamén un dos investigadores do Programa PROVAVAC de investigación vacinal da Generalitat Valenciana e membro dos grupos expertos en covid da Generalitar valenciana e da Organización Médica Colegial.















